CHƯƠNG 7: PHÌ ĐẠI CÁC BUỒNG TIM
I. PHÌ ĐẠI TÂM NHĨ
1. Các bước đánh giá
Khảo sát chiều cao và chiều rộng sóng P ở các chuyển đạo DII và V1 để phát hiện bất thường nhĩ.
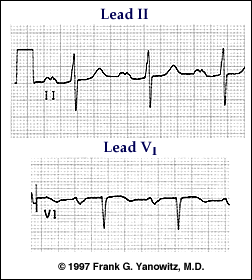
Hình 1: Sóng P bình thường, phì đại nhĩ phải và phì đại nhĩ trái
2. Tiêu chuẩn
- Phì đại nhĩ phải
+ DII: P cao ≥ 2,5mm và nhọn
+ V1: sóng P 2 pha, bắt đầu là pha dương cao hơn pha âm
- Phì đại nhĩ trái
+ DII: P rộng ≥0,12s và có móc như hình chữ “M”
+ V1: sóng P 2 pha với pha âm đi sau, sâu và rộng hơn pha dương
Hình 2: Phì đại nhĩ trái (LAE). Sóng P ở DII giãn rộng >0,12s, có móc hình chữ M. Sóng P ở V1 hai pha, pha âm sâu, rộng hơn pha dương.
3. Ý nghĩa lâm sàng
- Phì đại nhĩ phải hay gặp trong COPD hoặc thuyên tắc mạch phổi (P phế).
- Phì đại nhĩ trái thường gặp trong các bệnh lý valve 2 lá (P hai lá).
II. PHÌ ĐẠI TÂM THẤT
1. Các bước đánh giá
Khảo sát chiều cao của sóng R và S ở các chuyển đạo ngực V1 hoặc V2 và V5 hoặc V6 để phát hiện phì đại thất.
Cần chú ý chuẩn của máy điện tim bình thường là 1mV = 10mm hay không, để tính đúng biên độ của sóng.
2. Tiêu chuẩn
- Phì đại thất phải
+ Trục lệch phải
+ Phức bộ QRS bình thường, không giãn rộng
+ V1: R>S, dấu hiệu tăng gánh (ST chênh xuống và sóng T âm không đối xứng ở các chuyển đạo tim phải: III, aVF, V1, V2)
+ V6: S sâu
Hình 3: chẩn đoán phì đại thất phải
Hình 4: Phì đại thất phải: trục lệch phải, sóng R cao trong V1, sóng S sâu trong V6. Đoạn ST chênh xuống và T âm ở V1-V4
Phức bộ QRS bình thường, không giãn rộng rất quan trọng để chẩn đoán phân biệt với block nhánh phải.
- Phì đại thất trái
+ Trục lệch trái
+ Phức bộ QRS bình thường, không giãn rộng
+ Biên độ sóng R ở V5 hay V6 >25mm, hoặc S ở V1 + R ở V5 ≥35mm
+ Dấu hiệu tăng gánh tâm thu sới ST chênh xuống và sóng T âm không đối xứng ở chuyển đạo tim trái (I, aVL, V5, V6)
+ Dấu hiệu tăng gánh tâm trương với đoạn ST chênh lên và sóng T dương, cao nhọn ở chuyển đạo phía trước
Hình 5: Phì đại tâm thất trái theo tiêu chí điện áp: S trong V2 + R trong V5 >35mm
Hình 6: tăng gánh tâm thu: ST chênh xuống với T âm không đối xứng ở các chuyển đạo tim trái I, aVL, V5, V6
Hình 7: Phì đại thất trái, tăng gánh tâm thu: trục lệch trái, R ở V6 >25mm, ST chênh xuống và T âm ở các chuyển đạo V5, V6.
Không thể xác định phì đại thất trái khi có block nhánh trái.
Dấu hiệu tăng gánh thường bị nhầm với thiếu máu cơ tim, nhồi máu cơ tim hoặc ảnh hưởng của thuốc digitalis. Nếu có phì đại thất trái thì bệnh nhân có nguy cơ bị các rối loạn nhịp thất.
Đoạn ST chênh xuống trong tăng gánh thường đi chếch xuống tương tự như thiếu máu cơ tim nhưng cong lên và hòa vào sóng T
3. Ý nghĩa lâm sàng
- Phì đại thất phải: COPD, hẹp động mạch phổi, tăng áp phổi.
- Phì đại thất trái: tăng huyết áp, bệnh lý valve động mạch chủ.







Nhận xét
Đăng nhận xét